胃の粘膜にできた悪性腫瘍のことを胃がんといい、大腸の粘膜にできたものを大腸がんといいます。内視鏡検査が徐々に改良され、検診を積極的にうけられる方が増えたため胃がんは徐々に減少しています。しかし、減ってきたとはいえ日本人に最も多いがんです。大腸がんにおいては、死亡率がこの10年間で約2倍近くに増えています。食生活が欧米化したことが大きな要因といわれています。大腸の検査は胃カメラに比し、検査の苦痛があること、前処置のしんどさ、前処置を通して約半日かかってしまうなどの理由からなかなか検査を受けていただけていません。大腸がんも定期的な検査により早期で発見できれば、より症状がないので検査を受ける気がしないという方が多かったのですが、胃、大腸のみならず、ほとんどのがんは早期では症状が全く出ません。早期で発見するために定期的な検査をおすすめします。
リンパ節転移のない早期の食道がん、胃がん、大腸がんの多くは内視鏡で治療をすることが可能となりました。
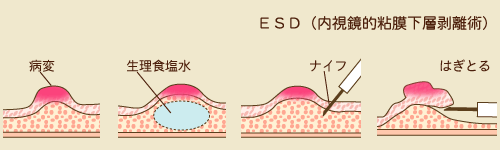
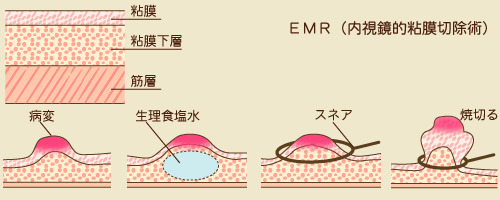
以前はEMR(粘膜切除術)といった方法だけでしたが、この方法では切除できる大きさが限られていました。大きい病変を治療できたとしても一括切除することができませんでした。がんの場合一括切除するほうが再発する率が低いといわれています。ここ数年で新しくESD(粘膜下層剥離術)といった技法が徐々に多くの施設でされるようになり、これにより、ある程度大きい病変も一括切除してしまうことができるようになりました。
食道、胃、大腸は下図のように粘膜、粘膜下層、筋層で層構造を成しています。病変が粘膜下層にとどまるものを早期がん(胃、大腸の場合はリンパ節転移がないことが条件になります)といいます。
病変部の下に生理食塩水を注入したのち、スネア(輪状の針金)を病変部よりも外になるようにかけます。スネアに電気を流し、焼き切る手技をEMRといいます。

生理食塩水を注入したのち、ナイフ(形状は数種類あります)にて粘膜下層のできるだけ深いところで病変部をはぎとっていく手技をESDといいます。